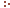Хирургическое иссечение эпендимомы боковых желудочков является сложной задачей и путь к достижению опухоли должен быть тщательно изучен при помощи нейронавигатора, чтобы избежать повреждающих путей, пролегающих через здоровые ткани мозга.
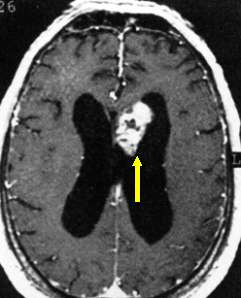
Рис.5.17: изображение МРТ эпендимомы левого бокового желудочка.
Доброкачественные эпендимомы требуют клинического наблюдения после хирургического иссечения, иногда лучевая терапия на очаги имплантации. Долгосрочный прогноз удовлетворительный.
Злокачественный вариант: анапластическая эрендимома, должна быть облучена и подвержена химиотерапии; весьма отзывчива.
Не редки эпендимомы спинного мозга, как интрамедуллярные опухоли или конечного отдела спинного мозга. Достаточно восприимчивы к хирургическому удалению, так как отделимы от спинномозговых волокон. Операция должна осуществляться опытными руками, с использованием техники микронейрохирургии и соответствующих инструментов, так как спинной мозг является чрезвычайно деликатным органом, гораздо деликатнее головного мозга. Существуют эпендимомы, которые простираются вдоль всего спинного мозга.
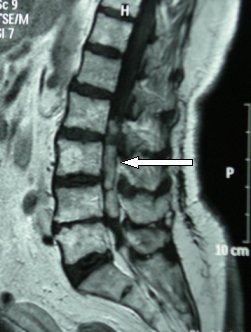
Рис 5.18: изображение МРТ массивной эпендимомы концевой нити, которая является каудальной частью спинного мозга (стрелка)
Рис 5.18,второй: оперативный аспект того же случая. Желтая стрелка указывает на опухоль, зеленая - корешки спинномозговых нервов на уровне каудальной части. Справа - корешки после удаления эпендимомы.
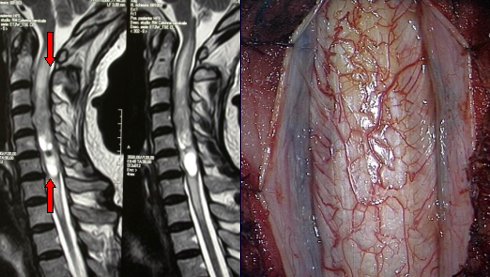
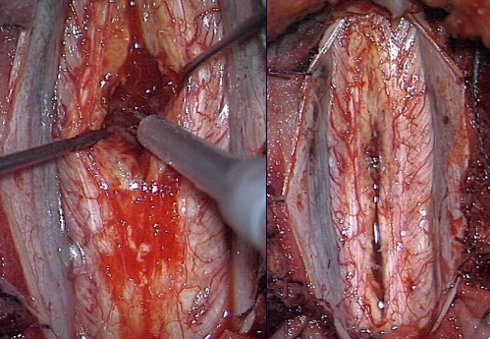
Рис 5.19,третий: Вверху слева изображение МРТ интрамедуллярной эпендимомы шейного отдела (красные стрелки). Вверху справа припухлость шейного отдела спинного мозга, под операционным микроскопом. Слева внизу - опухоль, фиолетового цвета, удаляется с помощью ультразвукового аспиратора, справа – спинной мозг после полного удаления опухоли.
Локализируется в основном в больших полушариях. Некоторые больные могут иметь лимфому в других частях тела. В головном мозгу, не редко, могут иметь место множественные локализации.
Диагноз подозревается на основе изображений КТ и МРТ.
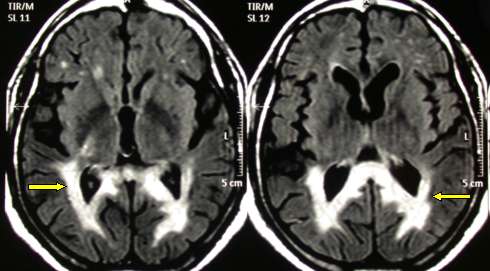
Рис 5.20: весьма характерная МРТ для примитивных лимфом головного мозга. Как бы то ни было, необходимо интегрировать с другими диагностическими процедурами.
Может быть показано, исследование лимфоматозных клеток в спинномозговой жидкости.
Симптомы и признаки - преобладают психологические и поведенческие изменения (признаки диффузного заболевания больших полушарий), спутанность мышления, внутричерепная гипертензия, частичная или генерализированная эпилепсия, гемипарез.
Опухоль, как правило, довольно распространенная и для диагноза достаточно стереотаксической биопсии. Операция, по удалению одного компонента с массовым эффектом, показана редко.
Как только диагноз подтвержден гистологически, терапия стероидами (Дексаметазон, Бетаметазон, Метилпреднизолон) устанавливается с существенным клиническим эффектом и значительным улучшением, вплоть до регрессии картины в рамках диагностической визуализации. По этой причине, при подозрении на лимфому, не целесообразно, применять стероидную терапию, если только она не является незаменимой, так как может привести к радиологическому исчезновению опухоли, а следовательно "мишени" при биопсии.
Лимфомы, как правило, хорошо чувствительны к лучевой и химиотерапии. Существует множество терапевтических схем. Химиотерапия со специфическими препаратами (Метотрексат), как правило, предшествует лучевой терапии. Качество жизни пациентов с лимфомой ЦНС, реагирующие на лечение, как правило хорошее и выживание достаточно длительное.
Рецидивы, как правило, обширные и распространение происходит вдоль ликворальных путей, т.е. злокачественные клетки переносятся потоком спинномозговой жидкости.
Медуллобластома – это опухоль, которая возникает из примитивных и эмбриональных клеток ЦНС. Локализируется исключительно в мозжечке и представляет 15-20% от детских опухолей мозга. 20% медуллобластом появляется в зрелом возрасте.
Это быстро растущая опухоль, очень злокачественна, имеющая тенденцию распространяться вдоль путей движения ликвора.
Вследствие локализации в мозжечке, обструкция путей циркуляции ликвора является достаточно частой и ранней, с последующей гидроцефалией. Синдром повышенного внутричерепного давления наряду с расстройствами равновесия, являются наиболее частыми и ранними признаками и симптомами.
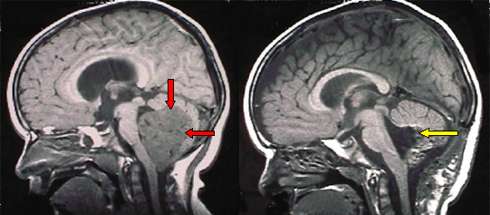
Рис 5.21: слева изображение МРТ медуллобластомы четвертого желудочка (красные стрелки). Справа, после удаления опухоли, желтая стрелка указывает остаточную полость.
У очень маленьких детей (менее 3 лет) используется в первую очередь химиотерапия, а когда они повзрослеют, осуществляется лучевая терапия, которая очень токсична для мозга малышей.
страница 15





 Глиома
Глиома предыдущая страница
предыдущая страница